Гинекологическое отделение
Всю интересующую Вас информацию Вы можете уточнить по телефону: +7(4912) 36-93-74. Прием ведется в "Областной консультативной поликлинике" ежедневно с 10:00 до 13:00.
Для консультации Вам необходимо иметь при себе следующие документы: паспорт, полис, желательно предыдущие выписки, заключения специалистов и результаты ультразвукового сканирования.
 |
Заведующая отделениемКнязева Алла Викторовна - врач высшей квалификационной категории. Награждена почетными грамотами Министерства здравоохранения РФ, администрации г. Рязани. |
Общая информация
Сохранение репродуктивного здоровья женщины и обеспечение безопасного материнства является приоритетной задачей в работе гинекологического отделения ГБУ РО «ОКБ».
Гинекологическое отделение организовано на базе Рязанской областной клинической больницы в феврале 1986 года и функционирует на 30 коек круглосуточного пребывания. Врачи отделения оказывают плановую и экстренную помощь женщинам с различными заболеваниями женских половых органов, пациенткам с осложненным течением беременности, осложнением родов и послеродового периода.
Ежегодно здесь проходят лечение более 2000 больных из районов области и г. Рязани с различными гинекологическими заболеваниями:
- невынашивание беременности;
- нарушение менструального цикла;
- бесплодие трубного и смешанного генеза;
- воспалительные заболевание матки и придатков матки;
- миома матки;
- беременность и миома матки;
- кисты и кистомы яичника;
- опущение и выпадение половых органов;
- внематочная беременность;
- эндометриоз;
- осложнение беременности в сроке до 22 недель;
- осложненное течение послеродового периода.
При обследовании и лечении больных широко используется весь спектр современных диагностических методик: лабораторная, ультразвуковая диагностика, компьютерная томография и ядерно-магнитный резонанс, гормональный скрининг, ультрасонография, диагностическая лапароскопия и гистероскопия.
В лечении больных применяются физиотерапевтические методы, иглорефлексотерапия, ГБО-терапия, УФО-крови, плазмоферез.
Врачами отделения проводится в год более 1500 гинекологических операций, разрабатываются и совершенствуются реконструктивно-пластические операции на матке и придатках матки при доброкачественных опухолях, эндометриозе, трубном бесплодии, воспалительных процессах половых органов и пролапсе гениталий.
Внедрены в практическую работу методы диагностики и лечения нарушений репродуктивной системы у женщин различных возрастных категорий.
Врачи отделения активно используют малоинвазивные диагностические и лечебно-хирургические методики:
- лапароскопия,
- гистероскопия,
- гистерорезектоскопия.
Использование миниинвазивных методик позволяет сохранить репродуктивное здоровье женщин, улучшить качество их жизни и сократить сроки пребывания в стационаре.
Метод диагностической гистероскопии позволяет провести достоверную диагностику при нарушениях менструального цикла и разнообразной внутриматочной патологии (полипы эндометрия и цервикального канала, синехии в полости матки, аномалии развития матки, аденомиоз, гиперпластические процессы в эндометрии, миома матки и др.).
Методика гистерорезектоскопии позволяет удалять субмукозные узлы миомы с сохранением матки, выполнять внутриматочные операции при аномалиях развития матки, синехиях, больших полипах на широком основании. Это позволяет молодым женщинам благополучно выносить беременность и стать мамами.
Работу отделения курирует кафедра акушерства и гинекологии с курсом ФПДО ГБОУ РязГМУ им. академика И.П. Павлова. На базе отделения осуществляется подготовка врачей-интернов и клинических ординаторов, проходят первичную подготовку на рабочем месте врачи акушеры-гинекологи из районов области.
Итогом постоянно проводимой в отделении научно-практической работы явилась защита 4 кандидатских диссертаций, публикация более 100 научных статей в центральной и местной печати.
Сотрудники отделения
Заведующая отделением: Князева Алла Викторовна - врач высшей квалификационной категории. Награждена почетными грамотами Министерства здравоохранения РФ, администрации г. Рязани.
С 1995 по 2014 гг. работала в должности врача акушера-гинеколога 2 гинекологического отделения в рязанской городской клинической больнице №8.
В 2005 году получила сертификат по клинико-экспертной работе.
С 2014 года возглавляет гинекологическое отделение ГБУ РО ОКБ.
Имеет 5 специализаций по актуальным вопросам акушерства и гинекологии, экстренная, неотложная помощь и реанимация в акушерстве и гинекологии, гинекологической эндокринологии, кольпоскопии.
Регулярно принимает участие в тематических Всероссийских и Международных конференциях и съездах.
Имеет десятки печатных работ по акушерству и гинекологии.
Владеет всеми видами полостных и эндоскопических операций в гинекологии, а также новейшими технологиями оказания экстренной и плановой помощи гинекологическим больным, применяет в повседневной практике новые методы диагностики и лечения.
Лукашова Наталья Викторовна – врач высшей квалификационной категории. Стаж работы по специальности - 36 лет. Имеет сертификат по специальности «Акушерство и гинекология».
Цветаев Вячеслав Владимирович - врач высшей квалификационной категории. Стаж работы по специальности - 35 лет. Имеет сертификат по специальности «Акушерство и гинекология».
Рындяева Елена Васильевна – врач первой квалификационной категории. Стаж работы по специальности - 13 лет. Имеет сертификат по специальности «Акушерство и гинекология».
Тихомирова Ольга Викторовна – к.м.н., врач первой квалификационной категории.
Общий стаж работы в учреждениях здравоохранения – 11 лет.
Владеет всеми доступными диагностическими методами обследования гинекологических больных, техникой основных экстренных и плановых оперативных вмешательств на органах малого таза с использованием традиционного доступа и экстренных вмешательств с использованием лапароскопического доступа, внутриматочными вмешательствами; ведет консультативный прием в поликлинике Рязанской областной клинической больницы.
Имеет сертификат по специальности «Акушерство и гинекология».
Васина Инна Владимировна – врач высшей квалификационной категории. Имеет сертификаты специалиста по специальностям «Акушерство - гинекология» и «Ультразвуковая диагностика».
Стаж работы по специальности «ультразвуковая диагностика» - 8 лет, по специальности «акушерство - гинекология» - 14 лет. Активную лечебную работу успешно сочетает с научной работой. Является соавтором 10 научных статей, в т.ч. в рецензируемых изданиях ВАК – 3.
Головня Алла Владимировна – врач второй квалификационной категории.
Мельникова Ирина Анатольевна – врач второй квалификационной категории.
Имеет сертификат по специальности «Акушерство и гинекология».
В 2011 г. прошла повышение квалификации по циклу «Лапароскопическая гинекология и гистероскопия».
Стаж работы по специальности - 3 года.
Соавтор 3 научных публикаций, из них 1 уровня ВАК.
Основные заболевания
Миома матки
Миома матки – это доброкачественная опухоль, происходящая из мышечной или соединительной ткани матки (миома или фиброма).
Что предрасполагает к развитию миомы:
- Наследственная предрасположенность;
- Нарушения менструального цикла;
- Бесплодие и невынашивание беременности;
- Частые аборты и выскабливания полости матки;
- Cтрессы.
|
ВАЖНО! Чтобы вовремя выявить это заболевание, необходимо раз в год проходить профилактический осмотр у гинеколога. |
Механизм возникновения миомы матки
Миома возникает в результате того, что мышечные клетки начинают неуправляемо делиться. Причины этого до конца не выяснены. Но это деление стимулируется гормонами и связано прежде всего с повышенной выработкой эстрогенов. Миомой болеют женщины репродуктивного возраста, и после наступления менопаузы эта опухоль постепенно начинает уменьшаться в размерах и рассасывается или кальцинируется. Миома - это, как правило, множественная опухоль. В нескольких местах создаются зачатки роста миомы, и на УЗИ определяются несколько по разному расположенных и различных размеров узлы.
Классификация миом
По расположению в матке миомы делятся:
- субмукозные (подслизистые),
- интрамуральные, расположенные внутри стенки матки,
- субсерозные, расположенные под внешней оболочкой матки, то есть в брюшной полости.

Размеры матки при миоме гинекологи оценивают по аналогии с ростом матки при беременности в неделях. И говорят: миома 7 недель, 10 недель, 16 недель и так далее, хотя размер не всегда определяет тактику ведения и особенности оперативного лечения.
Клиническая картина заболевания
Женщины предъявляют жалобы на изменение менструальной функции: более обильные и длительные, а иногда и болезненные менструации, на снижение гемоглобина и сопутствующие этому симптомы - слабость, утомляемость, бледность кожных покровов, одышку при физических нагрузках,
Кроме вышеописанных, могут быть следующие жалобы: на тянущие боли внизу живота, возможно учащенное мочеиспускание, ощущение тяжести внизу живота, затруднение со стулом, а иногда женщины сами находят у себя опухлевидное образование в животе.
|
ВАЖНО! При обнаружении у себя подобных жалоб следует сразу обратиться к гинекологу, сдать анализы и пройти ультразвуковое исследование органов малого таза. Могут потребоваться и дополнительные анализы и обследования. |
Кроме того, миома может часто сочетаться с другими заболеваниями женской половой сферы, и это тоже требует дополнительных обследований и влияет на выбор тактики ведения и лечение. Чаще всего вместе с миомой выявляются генитальный эндометриоз, гиперпластические процессы эндометрия, кисты яичников.
При небольших размерах опухолевого узла, интрамуральном или субсерозном расположении, возможно, вам придется просто наблюдаться два раза в год, проходя осмотр у гинеколога, или будет также предложено гормональное лечение.
Диагностика
Поставить диагноз – миома матки - врач нашего отделения практически всегда сможет на этапе гинекологического осмотра, сбора анамнеза и проведения бимануального исследования.
Для уточнение размеров и количества миоматозных узлов используются неинвазивные методы:
- УЗИ брюшной полости и малого таза,
- Компьютерная томография органов малого таза,
- Магнитно-резонансная томография.
Лечение миомы матки
I. Консервативные методики лечения
Консервативное лечение миомы показано при небольших размерах опухоли, бессимптомной миоме и как подготовка к оперативному лечению. Данные методики лечения направлены на прекращение роста миомы и небольшое уменьшение ее размеров.
Полного излечения при применении консервативных методов лечения не происходит.
II. Хирургическое лечение
При наличии показаний к оперативному лечению вас направят на консультацию в ОКП к гинекологу, где будут назначены необходимые для этого анализы и день госпитализации.
Показания к операции делят не абсолютные и относительные, и часто их бывает сразу несколько, что склоняет врача в сторону все-таки оперативного лечения этой патологии.
Абсолютные показания к хирургическому лечению миомы матки:
- Размеры опухоли превышающие 12 недель;
- Миома матки с обильными и длительными кровотечениями, приводящими к анемии;
- Быстрый рост опухоли (на 4 недели в год);
- Размер узла миомы более 4 см;
- «Рождающийся» миоматозный узел;
- Симптомная миома, приводящая к сдавлению и нарушению функции соседних органов;
- Субсерозный узел на узкой ножке, при опасности ее перекрута;
- Некроз миоматозного узла;
- Сочетание миомы с аденомиозом, с рецидивирующими гиперпластическими процессами эндометрия, с атипической гиперплазией эндометрия.
Относительные показания:
- Миома, расположенная в шейке матки,
- Бесплодие и желание женщины планировать беременность,
- Невынашивание беременности.
Обследование перед оперативным лечением
За 7-10 дней до оперативного вмешательства должно быть проведено полное общеклиническое обследование, плюс следующие исследования:
1. Мазок на флору.
2. Цитологическое исследование мазка на атипические клетки.
3. УЗИ органов малого таза.
4. Кольпоскопия, а при необходимости биопсия шейки матки.
5. Консультация ЛОР–врача.
6. Консультация врача стоматолога.
7. Диагностическое выскабливание полости матки и цервикального канала.
В качестве альтернативного метода (решается после индивидуального осмотра) может быть проведена аспирационная биопсия эндометрия или гистероскопия с диагностическим выскабливаем полости матки. Эти методы позволяют выявить патологию эндометрия.
8. При сопутствующих заболеваниях - консультации смежных специалистов и коррекция экстрагенитальной патологии.
На выбор объема и вида оперативного лечения влияют размеры узлов, их количество, характер роста, расположение узлов, наличие сопутствующей гинекологической патологии и общее состояние здоровья пациентки, возраст, стремление женщины произвести на свет малыша.
Виды оперативного лечения миомы матки
Органосохраняющие операции – миомэктомия (удаление миоматозного узла с сохранением матки).
- Гистероскопическая миомэктомия. Операция показана при наличии узлов внутри полости матки. Под внутривенным наркозом через влагалище и шейку матки происходит иссечение миоматозных узлов при использовании специальной аппаратуры.
- «Консервативная» миомэктомия. Чаще производится при наличии единичных миоматозных узлов, удобном их расположении (не в области сосудистого пучка). При наличии крупных и атипично расположенных узлов проводится предоперационная гормонотерапия, которая может быть продолжена и после операции. Возможно использование лапаротомного, лапароскопического малоинвазивного доступа (при условии наличия субсерозного узла).
Органоуносящие операции – происходит удаление матки.
- Ампутация матки – удаление матки без шейки матки. Проводится по показаниям, и когда женщина не планирует в будущем иметь детей.
Возможно использование лапаротомного, лапароскопического доступа.
- Экстирпация матки – удаление матки с шейкой, производится при сочетании миомы матки с патологией шейки матки, наличии атипической гиперплазии эндометрия.
Возможно использование лапаротомного, влагалищного и лапароскопического доступа.
III. Эмболизация маточных артерий (ЭМА). Органосохраняющее вмешательство, воздействующее на все узлы, при множественном поражении. Суть методики заключается в прекращении кровотока по ветвям маточных артерий, кровоснабжающих узлы. ЭМА имеет ограниченные показания и выполняется чаще всего женщинам старше 40 лет с субмукозным расположением узлов и выраженными симптомами кровотечения.
ВАЖНО! Выполнение женщинам репродуктивного возраста эмболизации маточных артерий, согласно рекомендациям Европейского и Американского обществ акушеров-гинекологов, запрещено. Огромное число опубликованных работ, показывают ужасные последствия неудачно проведенной операции - молодые нерожавшие женщины в возрасте 25–35 лет, которые лишились возможности иметь детей.
Подготовка перед операцией
Вечером накануне вмешательства и утром, в день операции проводят очищение кишечника (очистительная клизма).
До операции в мочевой пузырь устанавливают катетер, удаляемый на следующий день.
За 30 мин-1 ч перед операцией однократно с целью профилактики гнойно-септических осложнений в послеоперационном периоде внутривенно вводят антибиотики широкого спектра действия.
Все оперативные вмешательства производятся под наркозом. Вид анестезии определяется врачом анестезиологом.
В послеоперационном периоде в обязательном порядке проводится обезболивание, инфузионная терапия, профилактика тромбоэмболических осложнений, по показаниям антибактериальная терапия.
На следующий день после операции женщины начинают вставать и ходить. Необходимо использование послеоперационного бандажа.
При стандартном течении послеоперационного периода швы с кожи снимаются на 7-е сутки после операции. Больная выписывается из стационара на 8-10 день. Листок нетрудоспособности у работающих больных продляется в амбулаторное звено.
После всех оперативных вмешательствах на органах малого таза возможно изменение гормонального фона и возникновение относительного и абсолютного дефицита эстрогенов, что может вызвать возникновение климактерических симптомов, а в дальнейшем способствовать развитию остеопороза и сердечно-сосудистых заболеваний. С целью профилактики этих осложнений вам назначается гормональное лечение. Это могут быть КОК (оральные контрацептивы), МГТ – менопаузальная гормональная терапия), фитоэстрогены.
Повторный осмотр у гинеколога в стационаре проводится по показаниям через 6 месяцев после оперативного вмешательства.
[accordion collapsed]
Эндометриоз
Эндометриоз – это заболевание, при котором эндометриоидные клетки (образующие эндометрий – внутреннюю поверхность матки) мигрируют в разные органы и ткани организма. Главной особенностью этих клеток является способность к менструации, что и объясняет появление главное жалобы у женщины – появление аномальных кровотечений.
Эндометриоз – это проблема, касающаяся женщин репродуктивного возраста, хотя бывают и некоторые исключения.
| ВАЖНО! Существует ошибочное мнение, что это заболевание относится к опухолевым процессам или, хотя бы предопухолевым, но способно к росту, прорастанию в окружающие его ткани, а также к метастазированию через кровь и/или лимфу. |
Механизм возникновения миомы матки
Существует две наиболее распространенные теории:
- Эндометриоидные клетки мигрировали, сместились в толщу стенки матки, перенеслись с менструальной кровью самостоятельно либо «проросли» после оперативных вмешательств – аборта, осложненных родов, кесарева сечения и других манипуляций. То есть, другими словами, перемещение клеток носит чисто механический характер.
- Эмбриональная теория. Участки эндометриоза возникли еще во время внутриутробного развития девочки. Часть клеток, из которых в последующем будет расти эндометрий матки, сместилась не в ту сторону, и возникла патология. Эта теория объясняет развитие эндометриоза у маленьких девочек.
Классификация эндометриоза
В зависимости от того, где оказались клетки эндометрия, выделяют:
1. Генитальный эндометриоз:
Внутренний:
А) Эндометриоз тела матки (аденомиоз), в котором выделяют формы: диффузный, очаговый и узловатый, а также 4 степени его развития, вплоть до прорастания эндометрия до органов малого таза;
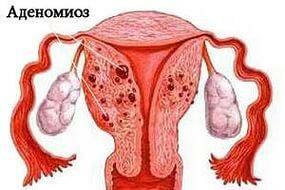
Б) Эндометриоз шейки матки, локализованный в канале шейки матки, её наружной части (эктоцервикальный эндометриоз) либо внутренней (эндоцервикальный);
В) Эндометриоз яичников (в виде псевдокист);
Г) Эндометриоз маточных труб, который очень часто осложняется спаечным процессом и труба становится непроходима.
Наружный:
А) Эндометриоз влагалища.
Б) Эндометриоз промежности.
2. Экстрагенитальный эндометриоз:
Эндометриоз малого таза;
Эндометриоз кишечника;
Эндометриоз пупка;
Эндометриоз глаза и т.д., то есть может поражать практически любые ткани организма.
Симптомы эндометриоза
Здесь не существует никаких специфичных признаков и проявлений, но некоторые симптомы обязательно должны насторожить женщину:
- Мажущие темные кровянистые выделения из половых путей за 2-5 дней до и после менструаций, особенно если эти самые менструации довольно обильные и продолжительные;
- Мажущие выделения при половом контакте;
- Маточные кровотечения в межменструальный период (метроррагии);
- Боли различной интенсивности, вплоть до острых. Могут локализоваться внизу живота, отдавать в паховую область, задний проход, ногу. Боли либо возникают в первые дни менструации и исчезают вместе с её окончанием либо не покидают женщину на протяжении всего цикла, но по окончании менструации они слабеют.
- Симптомы, связанные с хронической кровопотерей – слабость, бледность кожных покровов и слизистых, повышенная утомляемость и сонливость;
- Бесплодие.
| ВАЖНО! Наличие хоть одного из симптома являются сигналом для женщины к незамедлительному походу к гинекологу. |
Диагностика
В зависимости от формы, вида, степени развития эндометриоза, набор диагностических мероприятий довольно широко варьируется:
- подробный расспрос пациентки;
- осмотр в условиях гинекологического кабинета (осмотр в зеркалах, бимануальное исследование);
- УЗИ органов малого таза в различные фазы менструального цикла, допплерография;
- гистероскопия;
- гистеросальпингография;
- определение в крови различных опухолевых маркеров (СА125, СА 19-9);
- МРТ органов малого таза;
- диагностическая лапароскопия.
При необходимости может потребоваться консультации смежных специалистов с целью выявления экстрагенитальной патологии:
- экскреторной урографии для выявления возможного вовлечения в патологический процесс мочевого тракта;
- ректороманоскопия (осмотр прямой кишки);
- фиброколоноскопия (осмотр толстой кишки) с выполнением прицельной биопсии для диагностирования поражения толстой кишки.
Лечение эндометриоза
Консервативное лечение
В настоящее время для лечения эндометриоза используют гормональные препараты:
- Оральные контрацептивы.
- Прогестагены.
- Антигонадотропины.
- Агонисты гонадотропин-релизинг гормона.
- Гормональная внутриматочная система «Мирена».
Другие группы препаратов, «помощников» в борьбе с тягостными симптомами болезни:
- НПВС (противовоспалительная терапия).
- Спазмолитики и анальгетики (обезболивающие действие).
- Седативные препараты (устранение неврологических проявлений).
- Иммуномодуляторы (нормализация нарушенного иммунного статуса).
- Витамины А и С (коррекция недостаточности антиоксидантной системы).
- Препараты железа (устранение последствий хронической кровопотери).
- Физиотерапия.
При неэффективности консервативной терапии или при наличии противопоказаний к ее проведению проводится хирургическое лечение.
Обследование перед оперативным лечением
За 7-10 дней до оперативного вмешательства должно быть проведено полное общеклиническое обследование плюс следующие исследования:
- Мазок на флору.
- Цитологическое исследование мазка на атипические клетки.
- УЗИ органов малого таза.
- Кольпоскопия, при необходимости биопсия шейки матки.
- Консультация ЛОР-врача.
- Консультация врача стоматолога.
- Диагностическое выскабливание полости матки и цервикального канала.
- Аспирационная биопсия эндометрия или гистероскопия с диагностическим выскабливаем полости матки.
- При сопутствующих заболеваниях - консультации смежных специалистов и коррекция экстрагенитальной патологии.
Показания к оперативному лечению
- Наличие длительных кровотечений, приводящих к анемизации.
- Бесплодие.
- Наличие эндометриоидных кист яичников.
- Наличие распространённых, инфильтративных форм эндометриоза.
- Наличие сочетанной патологии (миома матки, гиперпластические процессы эндометрия).
Виды оперативных вмешательств при эндометриозе
При аденомиозе в хирургическом лечении нуждаются пациентки с диффузной формой 3 и 4 степени, узловыми или смешанными формами. При аденомиозе проводятся радикальные операции – ампутация (если не поражена шейка матки) или экстирпация матки. У больных репродуктивного возраста, при отсутствии детей, при наличии узловой формы возможно иссечение узлов аденомиоза с последующим восстановлением стенки матки.
При эндометриоидных кистах выполняется цистэктомия (удаление кисты с максимальным сохранение здоровой ткани яичника.
При эндометриозе тазовой брюшины и связочного аппарата матки единственно правильным лечением является иссечение эндометриодных очагов в пределах здоровой ткани.
По видам доступа в брюшную полость операции разделяют:
- Открытая – выполняется разрез тканей передней брюшной стенки.
- Лапароскопическая – выполняются несколько небольших проколов передней брюшной стенки.
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Послеоперационное лечение медикаментозными препаратами требуется, чтобы предотвратить дальнейшее развитие эндометриоза. По данным литературы, если не проводить консервативное лечение, то в 15-21% случаев через 1-2 года, в 36-47% через 5 лет и в 50-55% через 5-7 лет наступит рецидив заболевания.
Перечень препаратов, назначаемых после операции и длительность их приема определяется индивидуально.












